Kateterablasjon av hjerterytmeforstyrrelser
Kateterablasjon er en behandling som kan være aktuell ved flere typer hjerterytmeforstyrrelser. Ved hjelp av en eller flere ledninger som føres inn i hjertet (elektrodekatetere) kan vi lokalisere områder i hjertet som er opphav til hjerterytmeforstyrrelsen. Med enten varmebehandling (radiofrekvent strøm) eller kjølebehandling (cryoablasjon) kan vi lage små sår i hjertemuskelen slik at disse delene av hjertet ikke lenger kan lage eller lede videre elektriske impulser som er årsak til hjerterytmeforstyrrelsen. Dette er en skånsom behandling fordi sårene er så små at de ikke påvirker hjertets funksjon utover å stabilisere hjerterytmen.
Målet med behandlingen er å behandle din hjerterytmeforstyrrelse.
Hjertets sammentrekning styres av elektriske impulser som ledes gjennom hjertemuskelen. Impulsen starter normalt i et lite impulssenter (sinusknuten, hjertets naturlige «pacemaker») i høyre forkammer og brer seg ut i forkamrenes muskelvev. Deretter passerer impulsen videre til hjertekamrenes muskelvev via en forbindelse som vi kaller AV knuten og His’ bunt før den forgrener seg i flere mindre bunter og videre ut til de enkelte muskelceller (se figur nedenfor).
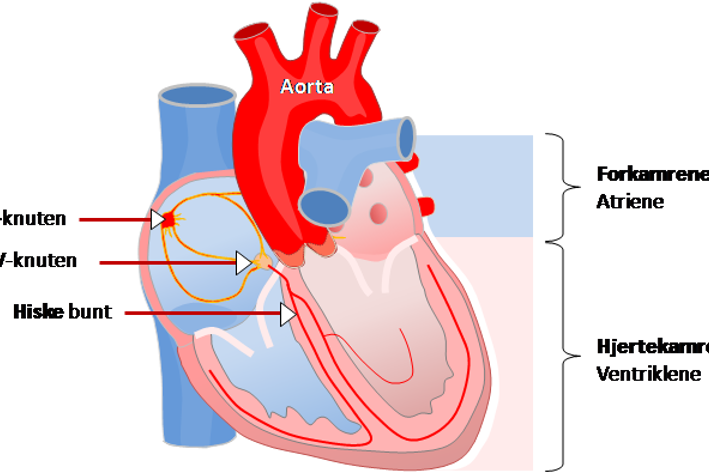
Ulike rytmeforstyrrelser kan behandles med kateterablasjon, og det er viktig at det er registrert EKG under anfall før innleggelsen for å kunne ha en mening om hvilken type hjerterytmeforstyrrelse du har.
De vanligste hjerterytmeforstyrrelsene vi behandler
Før
Hvordan kan jeg forberede meg?
Dagen før behandlingen blir du tatt imot av lege. Vi gjør forundersøkelser og gir deg muntlig informasjon om behandlingen.
Vi tar EKG og blodprøver.
Du vil også få nærmere instruksjon om barbering av lysker, rygg og brystkasse på mottakelsesdagen. Ved barbering benytter man avdelingens elektriske barbermaskin for å unngå rifter i huden.
Dersom du bruker medisiner mot hjerterytmeforstyrrelsen din eller blodfortynnende medisiner, er det noen ganger nødvendig å slutte med disse noen dager før prosedyren. Dette får du nærmere informasjon om i eget innleggelsesskriv.
Du skal dusje om morgenen og ta av smykker, ringer og klokke. Unngå neglelakk og hudkrem.
Faste
Før operasjonen/undersøkelsen må du faste. Hvis du ikke møter fastende, kan det hende vi må avlyse eller utsette timen.
De siste 6 timene før operasjon eller undersøkelse skal du ikke spise mat eller drikke melk/melkeprodukter. Barn kan få morsmelkerstatning inntil 4 timer før operasjonen/undersøkelsen, og morsmelk inntil 3 timer før. De siste 2 timene skal du unngå tyggegummi, drops, snus og røyk, fordi dette kan øke mageinnhold og magesyre.
Frem til 2 timer før operasjonen/undersøkelsen kan voksne drikke klare væsker. Barn kan drikke klare væsker frem til 1 time før.
Klare væsker er: Vann, saft, juice uten fruktkjøtt, brus, te og kaffe uten melk.
Alle kan svelge medisiner med et lite glass vann inntil 1 time før. Du kan pusse tenner og skylle munnen når som helst.
- Mat og melk/melkeprodukter: Stoppes 6 timer før
- Klare væsker, tyggegummi, drops, snus og røyk: Stoppes 2 timer før
- Klare væsker, barn: Stoppes 1 time før
Hvis du likevel har spist eller drukket utenom de tidene som står her må personalet få vite det. Før enkelte inngrep skal du drikke en bestemt mengde næringsdrikk.
Hvis andre regler gjelder for deg, vil du få beskjed om dette.
Under
Under behandlingen blir du liggende på et operasjonsbord. Sykepleierne kobler til ledninger for å følge med hjerterytmen og måle blodtrykk. Vi legger venekanyle i venstre hånd (noen vil få denne dagen før) for å kunne gi medisiner og væske. Deretter blir du desinfisert i begge lysker (ved noen tilfeller kun en lyske) og dekket til med sterilt laken. Du får beroligende medisin i venekanylen i starten og underveis hvis du har behov for dette.
Vi vil fortløpende orientere deg om hva som gjøres, og du vil ha personale inne hos deg. Legen starter undersøkelsen med å sette lokalbedøvelse i lysken(e), du vil kjenne et stikk og det kan sprenge litt i huden.
Så føres det opp 2-4 ledninger (katetre) under røntgengjennomlysning via samleårene (venesystemet) til høyre hjertehalvdel. Ved å bruke forskjellige metoder for å kartlegge ledningssystemet, kan området som er årsak til rytmeproblemet identifiseres. Man må ved de fleste typer hjerterytmeforstyrrelser utløse hjertebankanfall for å finne dette, unntatt ved atrieflutter, atrieflimmer og AV knute ablasjon. Hvis man ikke får utløst anfall, kan det være at man ikke kan utføre ablasjon. Ved hjelp av varmebehandling (høyfrekvent vekselstrøm, «radiofrekvensablasjon») eller kjølebehandling (cryoablasjon) kan man lage en liten vevsskade akkurat der hjerterytmeforstyrrelsen oppstår eller opprettholdes. Den totale skaden på hjertemuskelen blir liten selv om man må gjøre flere ablasjoner, men det er viktig at legen unngår utilsiktet skade på for eksempel hjertets eget ledningssystem. For å teste resultatet vil man i de fleste tilfeller forsøke å starte hjerterytmeforstyrrelsen igjen. Hvis man ikke klarer dette på gjentatte forsøk, anses prosedyren som vellykket. Dersom man fortsatt kan starte hjerterytmeforstyrrelsen, må man behandle ytterligere.

Gjør det vondt?
Enkelte pasienter vil kunne føle ubehag ved ablasjonen og derfor ha behov for smertestillende medikamenter. Ubehaget kan komme i form av trykk og varmefølelse i brystet, og ved enkelte tilfeller også utstråling til kjeve og skulder. Hos pasienter med atrieflutter og atrieflimmer vil smertestillende bli gitt rutinemessig.
Etter
Hva skjer etterpå?
For å unngå blødning ved innstikkstedet i lysken(e), blir det lagt på en liten kompresjons-bandasje, og du må regne med sengeleie i 3-6 timer etter behandlingen. Særlig den første timen er det viktig at du ikke løfter hodet fra puten, da dette vil medføre økt trykk og lettere blødning i lyskene.
Du kan spise og drikke rett etter behandlingen.
Du får påsatt telemetri, det vil si trådløs overvåkning av hjerterytmen, og det vil bli tatt kontroll av blodtrykk og temperatur. Gi beskjed til personalet i avdelingen hvis du har smerter/ubehag. Det er viktig at du har personale ved siden av deg første gang du står opp av sengen.
Vannlating og avføring vil fungere som normalt, men du må benytte urinflaske eller bekken så lenge du må holde sengen. Hvis du har hatt urinkateter under prosedyren, er det viktig at vannlating er kommet i gang før hjemreise.
De fleste er stort sett i god form ved utskrivelse fra sykehuset dagen etter ablasjonen. Enkelte kan kjenne lett ubehag i brystet som vanligvis avtar og forsvinner innen få dager. Etter behandling av atrieflimmer kan noen pasienter oppleve uregelmessig hjerterytme/hjertebank i noen uker etter behandlingen, som uttrykk for irritasjonstilstand i hjertet mens ablasjonssårene tilheler. Dette kan forsvinne av seg selv, men varer av og til opp til 3 måneder. Dersom man får nye hjertebankanfall på tross av antatt vellykket ablasjonsbehandling, anbefaler vi at det tas nytt anfalls-EKG for at vi kan vurdere om det er behov for ytterligere behandlingstiltak.
Utskrivelse
Noen pasienter observeres ved kardiologisk avdeling til neste dag, andre ved dagposten til utskrivelse samme kveld. Etter dette blir du utskrevet til pasienthotellet eller til bosted.
Det vil bli gitt utskrivningssamtale ved lege før du forlater avdelingen. Behov for sykemelding vurderes samtidig, og lengden på sykemeldingen varierer fra 2 dager til 2 uker. Dette vurderes ut i fra din arbeidssituasjon og hvilken behandling du har vært til.
Du kan ikke kjøre bil den dagen behandlingen er utført, og i noen tilfeller anbefaler vi at du heller ikke kjører bil den etterfølgende dagen.
Fysisk aktivitet
Du har hatt innstikk i en eller begge lysker og bør derfor være forsiktig med tunge løft og bruk av magemuskulatur de første par dagene. Dersom det har vært innstikk i pulsåren (arterien) i lysken i tillegg til samleåren (venen), må man være forsiktig i de første 14 dagene. Dette for å unngå blødning og misfarging av huden, samt hevelse ved innstikksted i lysken.
Du kan utføre enkle dagligdagse aktiviteter. Gå gjerne turer i normalt tempo, men unngå pulsbelastning og hard trening de første ukene. Observer lyskene hvor det har vært innstikk.
Sårstell
Du har en liten bandasje over innstikksstedet i lysken(e) når du forlater avdelingen. Denne bandasjen kan du ta av 1-2 dager etter prosedyren. Blødning (hematom) ved innstikksstedet i lysken(e) kan forekomme. Dette kan gi hevelse og ømhet, men det forsvinner som regel i løpet av et par dager. Huden vil som følge av dette bli litt blålig, men dette vil forsvinne etter cirka 14 dager. Hvis området blir hardt og varmt eller du i tillegg får feber/redusert allmenntilstand, bør du kontakte din fastlege/legevakt for kontroll.
Du kan dusje dagen etter behandlingen. Husk å bytte til tørr bandasje dersom du må ha den på en dag eller to til.
Må jeg ta medisiner?
For å unngå at blodet levrer seg ved stedet som er blitt behandlet, kan det være nødvendig å ta tablett acetylsalicylsyre (Albyl-E) i 4 uker. Dette gjelder pasienter som ikke bruker andre typer antikoagulasjon («blodfortynnende»).
Bivirkninger og komplikasjoner
Enhver prosedyre innebærer en viss risiko for komplikasjoner, og vi vil informere om noen av disse. Du vil få en gjennomgang av disse eventuelle komplikasjonene ved mottak av lege på innleggelsesdagen.
- Blødning (hematom) ved innstikksstedet i lysken. Dette kan gi hevelse og ømhet, men det forsvinner som regel i løpet av et par dager. Huden vil som følge av dette bli litt misfarget, men denne misfargningen vil forsvinne etter cirka 14 dager. Dette er sjelden alvorlig.
- I tilfeller hvor impulsbanen ligger rett ved det normale impulssystem (AV-knuten), er det risiko for å skade denne ved ablasjonen. Dette betyr da at hjerterytmen kan bli for langsom, og man vil ha behov for en pacemaker. Det er sjelden at dette inntreffer.
- En blodpropp i kretsløpet ses en sjelden gang. Hvis dette oppstår, kan den sette seg i de små kar i hjernen og forårsake et slagtilfelle. Det er sjelden at dette inntreffer, men i verste fall kan det medføre varig skade.
- Et elektrodekateter kan en sjelden gang stikke hull på hjertet slik at man får en blodansamling i hjerteposen som ligger rundt hjertet. Dette kan behandles ved å legge et dren gjennom huden til hjerteposen (ultralyd-veiledet). Drenet fjernes som regel dagen etter Det er sjelden dette skjer, men uten behandling kan blødning til hjerteposen være en farlig tilstand.
Skal jeg til kontroll eller følges opp på noen måte?
Oppfølgende kontroller er individuelt, og avtales med lege ved utskrivelsen. Vanligvis vil du bli innkalt til kontroll etter cirka 3 måneder ved lokalsykehus, hos henvisende hjertespesialist eller hos fastlegen.
Vær oppmerksom
Ta kontakt med fastlege/legevakt dersom lyskeområdet blir hardt og varmt og du i tillegg får feber/redusert allmenntilstand eller andre avvikende symptomer som hoste, tungpust, langvarige brystsmerter, smerter i beina, lammelser eller andre nevrologiske forstyrrelser.
Dersom det oppstår en situasjon hvor du ikke kan vente på time, må du kontakte 113.
Kontakt
Rikshospitalet
Seksjon for hjertearytmier
Oppmøtested
D4, 2.etasje, Rikshospitalet
Rikshospitalet
Sognsvannsveien 20
0372 Oslo