Organdonasjon – livet på vent
Akkurat nå står 515 personer på venteliste for nyretransplantasjon, 43 på liste for levertransplantasjon, 31 personer venter på nye lunger, 11 personer venter på et nytt hjerte, 7 personer venter på ny bukspyttkjertel. Noen få venter på både nyre og lever eller kombinert nyre og bukspyttkjertel.

Foto: Helene Gislerud
Janne Marlene Gripheim, avdelingsleder, Avdeling for transplantasjonsmedisin, OUS.
Når 515 personer har livet på vent innebærer dette et stort behov for helsetjenester. De har også liten mulighet til å fullføre skolegang eller ha en aktiv rolle i arbeidslivet.
Dette kan være barn som ikke lenger kan leke med andre barn i friminuttet på skolen, det kan være en mamma eller pappa som ikke klarer å delta i familielivet eller arbeidslivet.
Hadde vi hatt tilgang på flere organer ville flere av disse menneskene kunnet vende tilbake til skole, jobb og familie – bidra i samfunnet og få livet tilbake.
Livreddende behandling
Tenk deg at du blir akutt syk og det viser seg at du har alvorlig organsvikt, det finnes ingen rask kur eller medisinsk behandling – din eneste sjanse til å overleve er å få et nytt organ. Vil du ta imot den sjansen? Vil du ta imot det organet du trenger for å overleve?
Også snur vi det hele, du blir akutt innlagt, en alvorlig hjerneblødning, livet ditt står ikke til å redde – er du da villig til å gi bort organene dine slik at andre kan få leve videre?
Varig organsvikt
Organtransplantasjon er den beste behandling ved varig organsvikt, og for mange pasienter er dette den eneste tilgjengelige behandling. Resultatene ved organtransplantasjon i Norge er svært gode, med betydelig forlengede leveutsikter og bedre livskvalitet sammenlignet med alternative medisinske behandlingstilbud.
Transplantasjon.
I Norge har vi ett transplantasjonssenter som er organisert på OUS Rikshospitalet. Alle transplantasjoner gjennomføres her. Ved nyresvikt har man mulighet for å benytte levende giver. Antall donasjoner fra levende giver er mer enn halvert i 2022 – hvorfor vet vi ikke.
Kan det være etterslep fra pandemien? Skyldes det endret holdning i befolkningen? Er befolkningen eldre, sykere, mer overvektig som gjør det vanskeligere å finne en egnet donor? Har vi færre søsken enn tidligere generasjoner som gjør at vi har færre å spille på?
Organer til transplantasjon er en nasjonal ressurs
En forutsetning for å transplantere og gi livet tilbake er at personer med positiv innstilling til organdonasjon gis mulighet til å donere om de havner i en situasjon der dette kan bli aktuelt. Gapet mellom behovet og tilgjengelige organer er stort og det øker.
Den nasjonale behandlingstjenesten for organtransplantasjon ligger til Oslo universitetssykehus. Behandlingstjenesten er et tilbud om organtransplantasjon ved svikt i vitale organer som nyre, hjerte, lunge, lever, bukspyttkjertel/øyceller (som produserer insulin).
Tilbudet omfatter også innsetting av kunstig hjertepumpe (LVAD) på indikasjon alvorlig hjertesvikt. Uansett hvilken dag eller tid på døgnet er vi der klare for å transplantere det som måtte komme. Vi sier aldri nei til organer.
Vi skal sørge for at tilbudet om organtransplantasjon er likeverdig og uavhengig av hvor du bor i landet. Det er likevel slik at vi kan ikke transplantere mer enn det vi har tilgjengelige organer til.
Også fra et samfunnsøkonomisk perspektiv er transplantasjon en lønnsom behandling. Å leve med organsvikt innebærer hyppige kontroller, innleggelser, intensivopphold og dialysebehandling. Dette er svært kostbar behandling som krever mye ressurser. Selv om en transplantasjon er både komplisert og kostbar, er dette mye billigere for samfunnet.
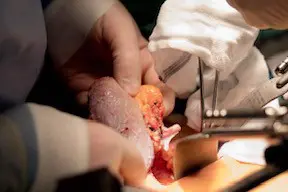
Nyretransplantasjon.
En begrenset ressurs
Knappheten på organer, spesielt på hjerte og lunge, gjør at man må være restriktive med hvem man setter på liste for transplantasjon.
Hvert år dør det pasienter på ventelisten før de rekker å få et nytt organ. Hadde vi hatt tilgang på flere organer hadde vi ikke bare unngått dette, men det vil si at vi kunne sluppet litt opp på kriteriene for å komme på liste for spesielt hjerte/lunge transplantasjon og flere kunne fått muligheten til å leve.
Det er gjort noen få donasjoner der en person gir en bit av sin lever til et barn, ellers er det er kun ved nyretransplantasjon vi benytter levende giver. Alle andre transplantasjoner er avhengige av organer fra avdød giver. Det er ingen begrensninger i forhold til alder eller kjønn for hvem som kan donere organer. Alle de store religionene stiller seg positive til organdonasjon. Imidlertid kan noen medisinske tilstander forhindre mulighetene til å donere organer til transplantasjon.
Forutsetningen for organdonasjon er at vedkommende er erklært død. Etter dødens inntreden må blodtilførselen til de indre organer opprettholdes slik at organfunksjonen bevares inntil selve organuttaket kan finne sted. Alle som donerer dør på grunn av en stor ødeleggelse av hjernen. Det er først etter at alt håp er ute og videre behandling er nytteløs at spørsmålet om donasjon er aktuelt.
Det er viktig å være helt klar på at det er ingen som dør for at andre skal leve. Helsepersonell skal først og fremst alltid gjøre alt for å redde liv.
Men når livet ikke står til å redde plikter de også å vurdere enhver person som organdonor (ref. transplantasjonslova §11).
Fra Oslo universitetssykehus.
Ansvaret hos legen
Behandlende lege har plikt til å forvisse seg om avdødes vilje eller tanker om organdonasjon ved å ta dette opp med de nærmeste pårørende.
Dersom organdonasjon blir aktuelt må det dokumenteres med spesielle røntgenbilder at blodtilførselen til hjernen har stoppet.
Da vil pasienten bli erklært død. Først når dette stadfestes, kan organdonasjon gjennomføres.
Nedenfor er en oversikt over antall transplanterte fra 2013–2022. Antallet har vært relativt stabilt de siste årene, men hvorfor klarer vi ikke øke? Behovet øker og ventelisten øker, men antallet organer fra avdøde givere øker ikke.
Si det for å bli det – er et mantra fra stiftelsen organdonasjon. Ved å fortelle til dine nærmeste at du er positiv til organdonasjon er ditt standpunkt tydelig dersom dine nærmeste pårørende blir satt i en situasjonen og må svare på dine vegne.
81 prosent av de spurte i en slik situasjon har hittil i år sagt ja til organdonasjon, og med dette reddet mange liv. Det har ikke vært flere ja til organdonasjon på donorsykehusene på tre år. Og dette er kjempe flott. Jeg blir ydmyk og rørt over hvor mange pårørende som sier ja til organdonasjon, som klarer å stå i egen sorg og krise og likevel klare å ha omtanke for andre mennesker.
Medias fokus på tematikken kan gi positiv drahjelp. Aldri har vi reddet så mange liv med organtransplantasjon som i 2011 – da gikk serien «Livet på vent» på TV 2. Og aldri har så mange registrert seg som organdonor på helsenorge.no som da Bård Tufte Johansen gjorde det i "Nytt på Nytt".
Donorsykehus – helseforetakets ansvar
Norge har 28 donorsykehus. Helseforetak med donorsykehus skal sørge for at det gjennomføres systematisk styring av donorsykehusaktiviteten. Aktiviteten skal planlegges, gjennomføres, evalueres og korrigeres i samsvar med lov- og forskriftskrav til organdonasjon. Donorsykehus skal sikre at prosedyrer, rutiner og instruks skal være i bruk og tilgjengelig for personalet.
Noen sykehus er små og andre er store. Men oversikten viser at noen små sykehus klarer å få til mange donasjoner, mens noen av de store har få i forhold til størrelsen.
Det er naturlig at det er noen variasjoner fra år til år, men ved å følge statistikken følger det også et mønster.
- Hvorfor er det slik?
- Er alle potensielle donorer vurdert?
- Er organdonasjon på intensivavdelingene kun styrt av ildsjeler?
- Er det avsatt nok ressurser til donoransvarlig leger og sykepleiere rundt om i landet?
- Er det ulike holdninger og oppfatninger om hva en organdonor er?
Les mer
- Avdeling for organdonasjon ved Oslo universitetssykehus.
- Avdeling for transplantasjonsmedisin ved Oslo universitetssykehus.
- Organdonasjon – avdød giver – alle styrende dokumenter samlet (ous-hf.no).
- Les flere blogginnlegg fra Ekspertsykehuset på oslo-universitetssykehus.no.
- Les flere nyhetssaker om fremtidens pasientbehandling på helse-sorost.no.