Ekspertsykehuset
Lungesykepleiere drar hjem til pasientene
Hver uke drar en sykepleier fra Lungemedisinsk sengepost hjem til en pasient med respirator for å gi opplæring i teknisk utstyr for å måle karbondioksid under søvn. Den avanserte undersøkelsen krevde tidligere en natt på sykehuset, men nå kan pasienten i stedet være hjemme og sove i egen seng.
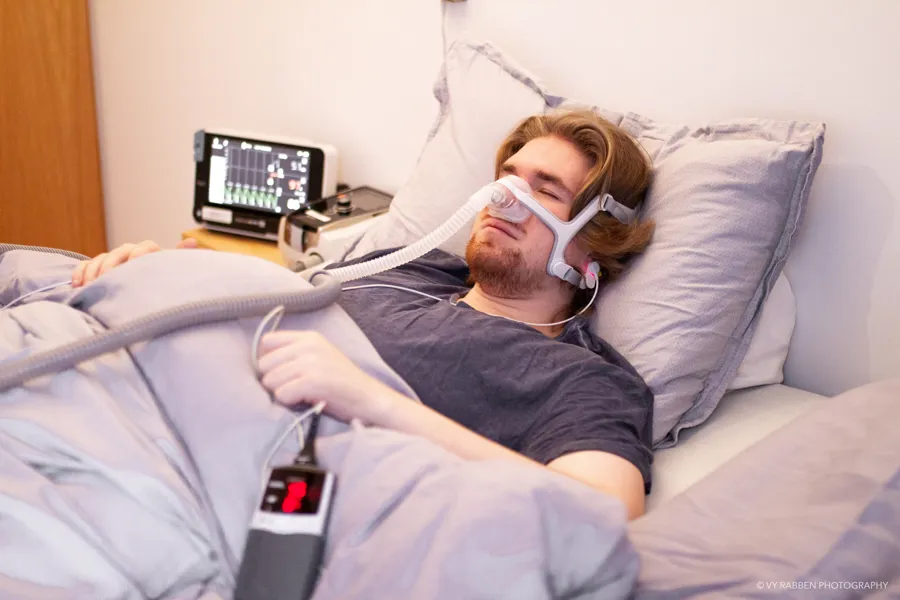
Tekst av: Anne Louise Kleiven, spesialsykepleier og prosjektleder for AHS, OUS. Foto: Vy Rabben Photography.
Over 40 av totalt 150 pasienter med langtids mekanisk ventilasjon (LTMV) har gjennom Avansert hjemmesykehus (AHS), fått lungemedisinsk oppfølging i hjemmet i løpet av 2020.
Pasienter tilfredse med hjemmebesøk
De har hatt hjemmebesøk av en erfaren sykepleier med spesialkompetanse, fått målt karbondioksid og oksygen gjennom natten og hatt konsultasjon med behandlende lege enten som video- eller telefonsamtale, på poliklinikken eller i noen sjeldne tilfeller hjemme hos seg selv.
Evalueringer fra prosjektet viser at pasientene er svært tilfredse med oppfølgingen i AHS – de oppgir at de sover bedre hjemme, at de slipper krevende transport, lang ventetid og at de ikke trenger å være borte fra jobb.
Anne Louise Kleiven, spesialsykepleier og prosjektleder. Foto: Privat bilde.
Hvem er LTMV-pasienten?
LTMV regnes som en av de mest komplekse behandlingsformene i spesialisthelsetjenesten. Pasientgruppen er svært sammensatt med nærmere 40 ulike diagnoser. Det er pasienter med ALS, polio, adipositas hypoventilasjon, sentrale respirasjonsforstyrrelser, brystveggslidelser og KOLS.
Felles for gruppen er at den underliggende sykdommen kan føre til den alvorlige tilstanden respirasjonssvikt, som ubehandlet kan føre til akutt sykdom og i verste fall død.
Behandlingen for respirasjonssvikt er mekanisk pustestøtte, enten i form av en enkel pustemaskin koblet til pasienten via en maske, det vi kaller en BPAP, eller en respirator via en trakealkanyle.
Helt siden Polio-epidemien på 50-tallet har sykehuset fulgt opp pasienter som har hatt respirator hjemme. I takt med medisinske fremskritt har LTMV pasienter fått økt levealder, økt livskvalitet og mulighet til å bo hjemme.
Fra en frisk ide til et omfattende prosjekt
Avansert hjemmesykehus for pasienter med LTMV ved Lungemedisinsk sengepost, startet som en frisk ide fra seksjonsleder og sykepleier Johanna Costinger og meg selv, spesialsykepleier Anne Louise Kleiven, godt hjulpet av overlege og respirator-ekspert Sigurd Aarrestad og sekretær Saba Kahasay.
I dag lever vi lengre med svært komplekse sykdommer, vi blir også flere og vi blir eldre. Kapasiteten på sykehusene sprenges og ventelistene øker. Den pågående pandemien har også krevd omstillinger, som kanskje har ført oss enda nærmere Regjeringens visjon om at «pasienter i større grad skal møte spesialisthelsetjenesten hjemme hos seg selv».
Den friske ideen ble snart til et stort prosjekt hvor hensikten var å undersøke hvordan vi kunne organisere lungemedisinsk oppfølging hjemme til LTMV-pasienter på en systematisk måte slik at den er forsvarlig, optimal og et tilbud til mange.
Den viktigste undersøkelsen for å evaluere om pasienter med LTMV er godt behandlet er måling av karbondioksid. Den vanligste måten å måle karbondioksid på er å stikke en nål i pasientens arterie for deretter å analysere blodet i en avansert maskin, en såkalt blodgassanalyse.
Gjennom forskning ved vår avdeling visste vi at karbondioksid også kunne måles gjennom huden med en sensor, og at denne målingen kunne sidestilles med en blodgass (4). I tillegg hadde sykehuset nettopp godkjent en løsning for videokonferanse og systemer for fjernstyring av respiratorer var allerede i bruk i Europa. Grunnleggende tekniske nødvendigheter var altså allerede på plass. Nå gjenstod det for oss å utvikle tjenesteinnovasjonen til en realistisk arbeidsform.
Ekspertene
Gjennom å delta i nettverket til Innovasjonsavdelingen ved OUS kom vi i kontakt med en representant fra OUS IKT, som kunne bistå teknisk med for eksempel krav til bærbare PC` er, innstallering av programvare og nyttige funksjoner i DIPS.
Vi inviterte pasienter og pårørende, representanter fra Foreningen for muskelsyke, ALS-Norge og brukerutvalget ved OUS, en representant fra sykehjemsetaten i Oslo kommune og en saksbehandler fra Bydel Nordre Aker, samt en lege og en sykepleier, til å delta i en ekspertgruppe.
I tillegg til møter ble alt skriftlig materiale, fra samtykkeerklæringer til pasienter, informasjonsbrev til kommunen, brosjyrer og opplæringsmanualer, sendt til høring i ekspertgruppen. Deretter søkte vi nødvendig godkjennelse fra personvern og søkte prosjektmidler fra flere interne og eksterne instanser.
Gleden var stor da vi fikk innvilget 960 000 kroner! Det ble snart tydelig for oss at AHS var en innovasjon som var mulig å få til i det virkelige livet og ikke minst noe mange ønsket!

Line Muri og jeg poserer i genser med logo designet av Line. Foto: Vy Rabben, OUS.
Endringsvillig helsepersonell og gira ledere
En av suksessfaktorene bak prosjektet var at både ledere, sykepleiere og leger mente at AHS hadde livets rett. Vi benyttet alle mulige informasjonskanaler i forankring av prosjektet; fra de mer tradisjonelle møteforaene som overlegemøter og personalmøte, til de moderne sosiale medieplattformene.
Det viste seg også at avdelingen vår hadde flere kreative sjeler som bidro til å øke kvaliteten på informasjonsmaterialet vårt. Sykepleier-kollega Line Muri designet en logo, sykepleier og fotograf Vy Rabben tok en rekke proffe bilder av en annen kollega, Ole Christian Orvold.
Høsten 2019 sto 8 erfarne sykepleiere og leger klare til å teste AHS på de første 8 LTMV-pasientene. Elleve av tolv registreringer av karbondioksid var vellykkede.
Gjennom samhandlingsmidler kunne vi videreføre prosjektet utover 2020 og gjennomførte over 60 kontroller. Dommen var klar og positiv. Sykepleierne likte den nye måten å jobbe på og var imponert over pasientenes ressurser til å betjene teknisk utstyr.
Legene fortalte at det er uvant ikke å kunne se umiddelbar effekt av endringer, men at de også mente at AHS var det beste for mange av pasientene. Pasientene kunne betjene utstyret og satte stor pris på å slippe å komme til sykehuset i en stabil fase av sykdommen.
Tilbakemeldingene bekreftet det vi hadde forventet: Hjemmesykehus var et etterlengtet tilbud og så lenge pasientene er i en stabil fase så er sykehuset bra, men hjemme best.
Artikler:
- Nasjonal faglig retningslinje for langtids mekanisk ventilasjon. In: Helsedirektoratet, editor. Oslo2012.
- Indrekvam S, Flaten, S.M., Markussen, H.Ø., Veisene, S.T. & Fondenes, O. Nasjonalt register for langtids mekanisk ventilasjon. Årsrapport for 2019. Helse Bergen; 2020.
- Regjeringen. Meld.St. 7 (2019-2020) - Nasjonal helse-og sykehusplan 2020-2030. In: omsorgsdepartementet Ho, editor. Oslo2019.
- Aarrestad S, Tollefsen E, Kleiven AL, Qvarfort M, Janssens JP, Skjonsberg OH. Validity of transcutaneous PCO2 in monitoring chronic hypoventilation treated with non-invasive ventilation. Respir Med. 2016;112:112-8.
Nettsider:
Her kan du lese mer om ALS, muskelsvinnsykdom.
Her kan du lese flere blogginnlegg fra Ekspertsykehuset!
Se flere nettsaker om fremtidens pasientbehandling på Helse Sør-Øst RHF sin temaside