Søvn og smerte: Dårlig søvn kan forutsi smerte ett år frem i tid
Kan dårlig søvn ved første konsultasjon fortelle oss noe om hvordan pasienten har det ett år senere? Live Landmark er doktorgradskandidat ved NTNU og tilknyttet Mind-Body Lab og Universitetet i Oslo. I en ny studie publisert i Scandinavian Journal of Pain undersøker hun om søvnproblemer kan forutsi smerteforløpet hos personer med langvarige smerter.

Foto: Live Landmark / Opphavsrett: Universitetet i Oslo
Langvarig smerte og søvnproblemer opptrer ofte samtidig [1]. Vanligvis tenker man ofte at pasienter sover dårlig fordi de har vondt. Forskningen viser at sammenhengen er langt mer kompleks. Søvn og smerte påvirker hverandre gjensidig. Flere studier tyder nå på at søvnproblemer kan bidra til å forsterke smerte og øke risikoen for langvarige smerteplager [2-4]. En mulig forklaring er at dårlig søvn kan gjøre nervesystemet mer følsomt og dermed senke terskelen for smerte [5].
For å behandle langvarig smerte mer effektivt, må vi derfor se på søvn som mer enn bare en bivirkning. Det er en faktor som kan være med på å styre hvordan smerten utvikler seg over tid.
Stor norsk smertestudie
Studien bygger på data fra 4 283 pasienter i Smerteregister ved Oslo Universitetssykehus (OUS). Dette er pasienter som har vært til utredning eller behandling for komplekse smertetilstander.
I denne studien har vi undersøkt to sentrale spørsmål:
- Er det forskjeller på søvnproblemer mellom ulike smertediagnoser (etter det nye ICD-11-systemet)?
- Kan alvorlighetsgraden av søvnproblemer ved oppstart forutsi smerteintensitet og hvor plagsom smerten oppleves 12 måneder senere?
Søvnproblemer er regelen snarere enn unntaket
Et av hovedfunnene i studien var at søvnproblemer er utbredt på tvers av alle typer langvarig smerte. Selv om vi fant marginale forskjeller mellom et par diagnosegrupper, var konklusjonen tydelig: Søvnplager er et gjennomgående problem for de fleste som lever med langvarig smerte.
Dette betyr at søvn bør være et sentralt tema ved behandling av alle smertepasienter, uavhengig av hvilken diagnose de har fått.
Søvn som en selvstendig pekepinn for fremtiden
Det mest sentrale funnet var at pasienter med alvorlige søvnproblemer ved første konsultasjon, rapporterte både høyere smerteintensitet og mer smerteplagsomhet ett år senere.
Denne sammenhengen var til stede selv når vi tok hensyn til andre faktorer som alder, kjønn, psykisk stress og utmattelse. Det betyr at søvnen i seg selv har en uavhengig betydning for hvordan personer med langvarig smerte får det på lang sikt.
«Det er ikke bare smerten her og nå, men også søvnkvaliteten, som påvirker pasientens prognose ett år frem i tid».
En tydelig sammenheng
Figuren under viser et mønster som ligner trappetrinn: Jo verre søvnproblemene var ved første konsultasjon, jo høyere var smertenivået både ved oppstart og 12 måneder senere. Selv om de fleste pasientene opplevde en viss bedring i løpet studien, satt de med de største søvnproblemene igjen med mest smerter etter et år.
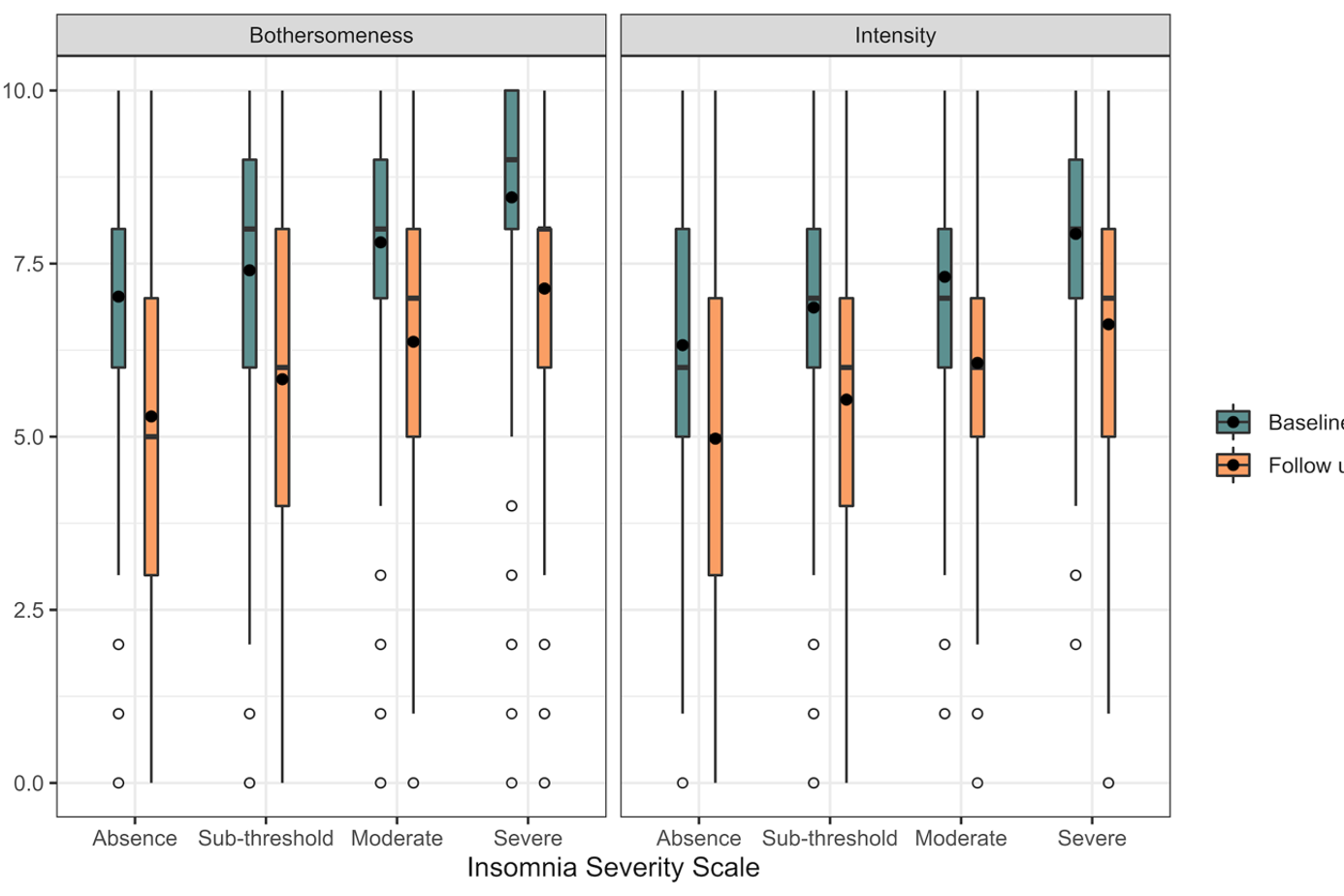
Figur 1: Smerteplagsomhet og smerteintensitet ved første konsultasjon og ett år senere for ulike grupper av insomni (ingen, sub-terskel, moderat og alvorlig insomni).
Hva betyr dette for pasientene?
Funnene peker på at vi må endre måten vi ser på smertebehandling. For å få en bedre hverdag med mindre smerte, kan det å ta tak i søvnen være en viktig nøkkel.
- Søvn må kartlegges: Alle som utredes for langvarig smerte bør også få kartlagt søvnen sin systematisk.
- Målrettet hjelp: Det finnes effektive tiltak for søvnvansker, slik som kognitiv atferdsterapi for insomni (CBT-I). Denne behandlingen kan bidra til å bedre det samlede symptombildet [6].
- Tidlig innsats: Ved å få hjelp med søvnen tidlig i behandlingsforløpet, kan man potensielt hindre at smertene vedvarer eller forsterkes over tid.
Helhetlig behandling ser hele mennesket
Denne studien støtter en helhetlig forståelse av smerte. Smerte er ikke bare opplevelsen av at noe skjer i en muskel eller et ledd, men formes av hvordan kroppen og hjernen fungerer sammen. Når vi sover for lite, mister vi mye av den naturlige beskyttelsen vår mot smerte.
Skal vi lykkes med å hjelpe flere til en bedre funksjon i hverdagen, må søvn og smerte behandles som to sider av samme sak.
Referanser
- Sun, Y., et al., Prevalence of sleep disturbances in patients with chronic non-cancer pain: A systematic review and meta-analysis. Sleep Medicine Reviews, 2021. 57: p. 101467.
- Finan, P.H., B.R. Goodin, and M.T. Smith, The association of sleep and pain: An update and a path forward. The Journal of Pain, 2013. 14(12): p. 1539-1552.
- Van Looveren, E., et al., The association between sleep and chronic spinal pain: A systematic review from the last decade. Journal of Clinical Medicine, 2021. 10(17): p. 3836.
- Skarpsno, E.S., et al., Number of chronic nighttime insomnia symptoms and risk of chronic widespread pain and pain-related disability: The HUNT study. Nature and Science of Sleep, 2020. Volume 12: p. 1227-1236.
- Sivertsen, B., et al., Sleep and pain sensitivity in adults. Pain, 2015. 156(8): p. 1433-1439.
- Selvanathan, J., et al., Cognitive behavioral therapy for insomnia in patients with chronic pain–a systematic review and meta-analysis of randomized controlled trials. Sleep Medicine Reviews, 2021. 60: p. 101460.